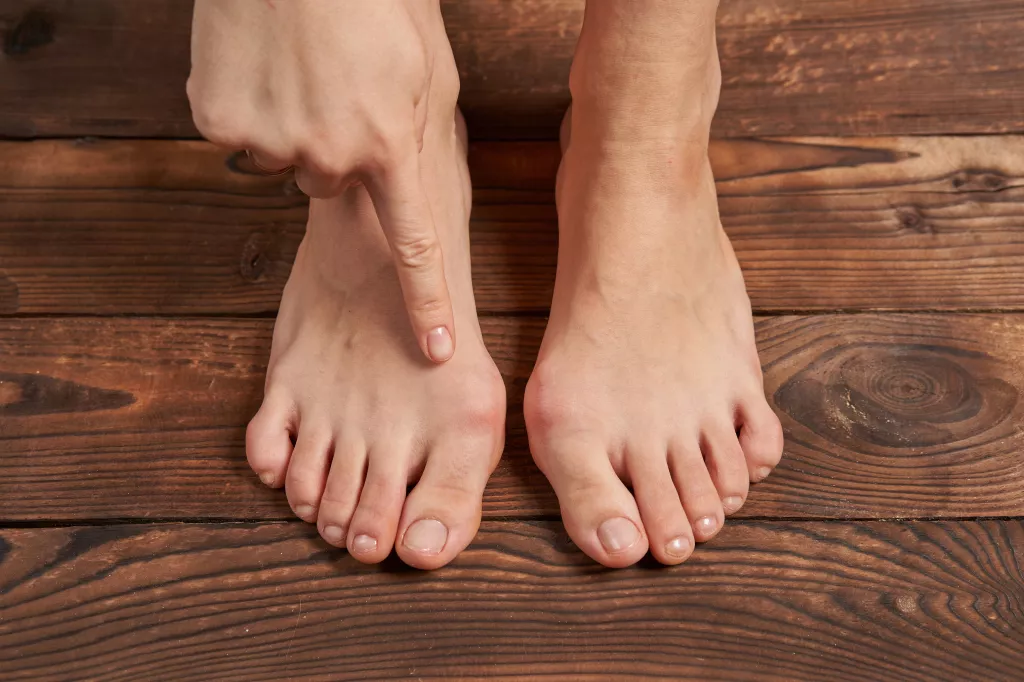
Халлюс Вальгус (Hallux Valgus) – вальгусная деформация большого пальца стопы, называемая в народе «косточки на ногах» или «шишки на ногах» – это одно из самых распространённых заболеваний стопы, которое клинически выглядит как отклонение большого пальца внутрь стопы. При этом в области плюснефалангового сустава образуется шишечка, которая вследствие давления обуви воспаляется и становится болезненной.
Деформация чаще встречается у женщин, развивается постепенно, усугубляясь со временем. Это представляет собой не только косметическую проблему (визуально уродливая стопа), но и ортопедическую. Боль от “шишки” первого пальца постепенно переходит на всю стопу. Кроме отклонения большого пальца, заболевание включает целый ряд патологических изменений во всех структурах стопы: сухожилиях, связках, костях и суставах, которые приводят к данной деформации.
Вальгусной деформацией страдают не только взрослые и пожилые люди, с такой проблемой сталкиваются и совсем маленькие детки, так как вальгусная деформация может быть и врождённой.
Причины и факторы образования hallux valgus, косточки на большом пальце:
- травмы стопы и голени;
- поперечное плоскостопие;
- врождённые деформации;
- нервно-мышечные заболевания, такие как церебральный паралич, последствия полиомиелита;
- артриты;
- некомфортная обувь (слишком узкий носок, высокий каблук или полное его отсутствие).
Основные симптомы вальгусной деформации большого пальца стопы (“косточки” на пальцах ног):
- «шишки» на ногах в области плюснефаланговых суставов;
- покраснение, отёчность и болезненность вокруг основания больших пальцев;
- утолщение кожи у основания большого пальца;
- мозоли в области первого и второго пальцев стопы;
- постоянная или периодичная боль в области больших пальцев.
Есть три степени халюс вальгус, которые различают при диагностике:
- начальная (умеренная);
- средняя;
- тяжёлая (запущенная).
На основании определения состояния стоп и степени вальгусной деформации (отклонения) уже назначают подходящее лечение.
Лечение hallux valgus (хальгус вальгус)
Всех, кто столкнулся с таким заболеванием как вальгусная деформация, интересует как же его вылечить. Подбирать лечение, конечно, должен специалист. Делать это стоит после осмотра и необходимой диагностики. В статье поговорим о нескольких методах лечения этой неприятной патологии.
К консервативным методам относятся: использование специальных стелек и корригирующих изделий (перегородок, подушечек и бандажей), массаж, упражнения для стоп, ударно-волновая терапия.
Массажные техники
Массаж при косточке на большом пальце эффективен и для профилактики, и для её лечения. Но надо понимать, что такой метод лечения является консервативным и будет эффективен только на начальной стадии вальгусной деформации. В запущенных случаях это будет малоэффективно, а, возможно, и очень болезненно.
Массаж при «косточке» на большом пальце направлен на укрепление связочного аппарата, улучшение кровоснабжения мягких тканей и снятие спазма мышечных тканей. Его можно делать как у специалистов, так и самостоятельно, что будет не менее эффективно. Помимо массажа к консервативным методам лечения вальгуса стоп можно отнести специальные упражнения, направленные на улучшение подвижности сустава и устранение его деформации.
Бандажи и бурсопротекторы
Данные корригирующие приспособления применяются при начальной и средней степени hallux valgus для того, чтобы вернуть большие пальцы стопы в нормальное положение. Бандаж приостанавливает развитие деформации суставов большого пальца, нормализует тонус связок и мышц стопы, а также повышает эффективность реабилитации после оперативного вмешательства.
В ассортименте продукции ОРТЕКА есть действенные бурсопротекторы (гелевые подушечки) для эффективной профилактики и лечения деформации большого пальца стопы. Например, бурсопротектор ALTIS PLUS эффективно защищает «косточки» на большом пальце стопы от трения, давления, натёртостей и деформаций. При постоянном использовании гелевая подушечка помогает быстро и эффективно устранить болевые ощущения и дискомфорт в «косточках», в том числе после операций.
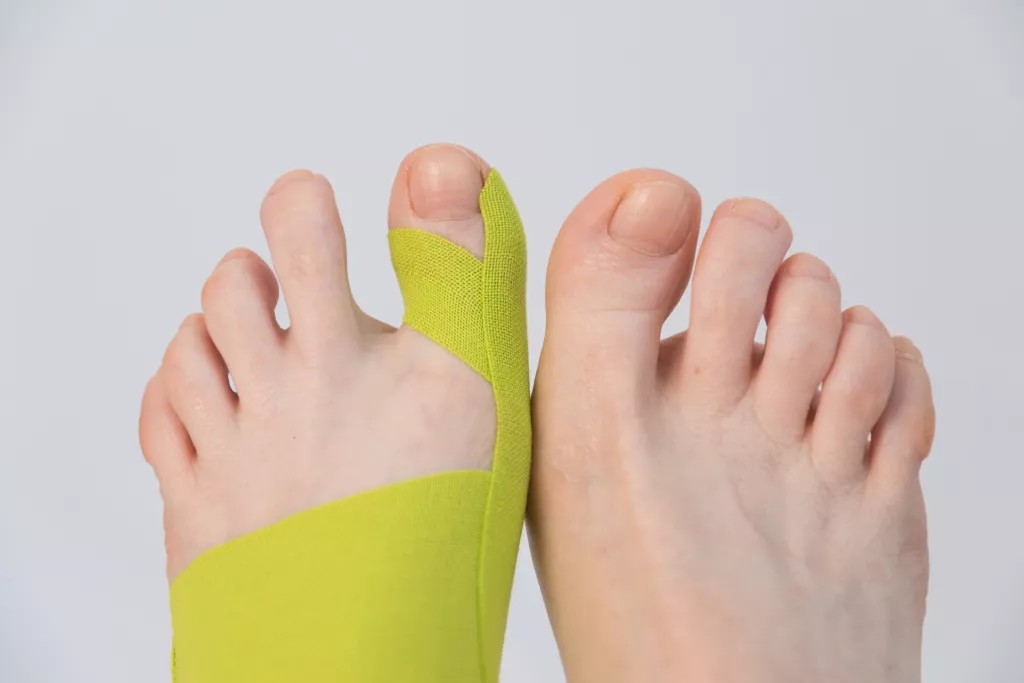
Тейпирование
Одним из современных методов лечения и коррекции халюс вальгус является тейпирование. Оно наиболее эффективно при начальной (умеренной) стадии заболевания. Тейпирование помогает снизить болевые ощущения за счёт снятия ограничения подвижности сустава.
Тейпирование должен проводить специалист, так как правильно наложить тейпы не просто, нужно обладать определёнными знаниями, чтобы создать с помощью тейпа натяжение в тех зонах, где оно необходимо.
Дополняя использование тейпов ортопедическими средствами, можно добиться существенного улучшения состояния стопы.
Операции на стопе
Если консервативные методы лечения неэффективны и степень деформации уже тяжёлая, то тут поможет только хирургический метод лечения hallux valgus. Сейчас, конечно, используются усовершенствованные и современные щадящие методики, например операции, выполняющиеся с помощью прокола. После подобной операции восстановление проходит быстрее и не так тяжело, качество жизни улучшается, болезненные ощущения больше не беспокоят, а это значит, что вернуться к привычному образу жизни можно достаточно быстро.
Здоровые стопы и ходьба без болевых ощущений и дискомфорта – это то, что влияет на качество нашей жизни. Казалось бы, что может быть проще и естественнее обычной ходьбы? Однако различные патологии и деформации стоп могут превратить даже обычную ходьбу в пытку.
Займитесь своим ортопедическим здоровьем уже сейчас! Стопы – это фундамент и основа всего опорно-двигательного аппарата. Если вас что-то беспокоит, обязательно обратитесь к специалисту. Современная ортопедия предлагает нам огромный выбор обуви и средств как для профилактики, так и для лечения различных патологий стоп. Помните, что любое заболевание лучше предотвратить, чем вылечить.
Халюс вальгус (Hallux valgus) еще называют «косточкой на ноге», «костной мозолью» или «шишкой на ноге». Вальгусная деформация первого пальца стопы — это смещение большого пальца, которое причиняет боль, неприятные ощущения, проблемы с подбором обуви.
Чаще всего такая патология встречается у женщин, но может проявляться и у мужчин, и у детей.
Признаки вальгусной деформации стопы
С hallus valgus люди жалуются на дискомфорт или боль в суставе или в стопе, смещение пальцев (на поздних стадиях — расположение пальцев один над другим), снижение подвижности.
На первой стадии боль не выражена, может присутствовать дискомфорт. Именно в этот момент следует заняться решением проблемы, пока это возможно безоперационными методами. На 2 и 3 стадии вальгусная деформация значительно хуже поддается кооррекции, специалисты чаще рекомендуют оперативное лечение.
Консервативное лечение «шишки на ноге» с помощью тейпирования
Лечение вальгусной деформации первого пальца всегда комплексное и требует определенного постоянства. Помимо специфической лечебной физкультуры и мануальной терапии, одним из современных методов коррекции Hallux valgus является кинезиологическое тейпирование. Этот способ помогает остановить развитие заболевания при первой степени. Используется курсовое лечение в сочетании с массажем и специфическими упражнениями.
При более позднем начале лечения (на 2 и 3 стадии заболевания) тейпирование является вспомогательным методом. Тейпы накладывают с целью уменьшения болевого синдрома, временной мягкой фиксации первого пальца стопы в физиологичном (более правильном) положении. В комплексном примении с помощью кинезиотейпирования возможно уменьшение деформации.
На фотографии видно, как тейпы меняют (выправляют) положение пальца.
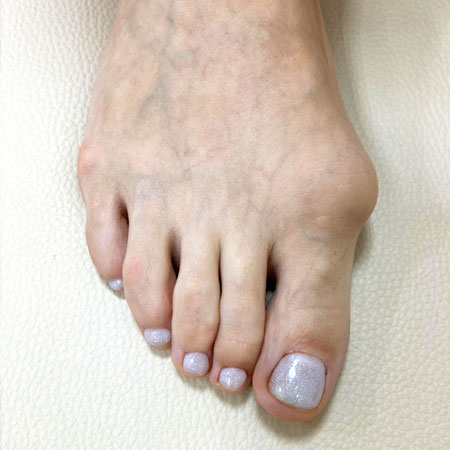
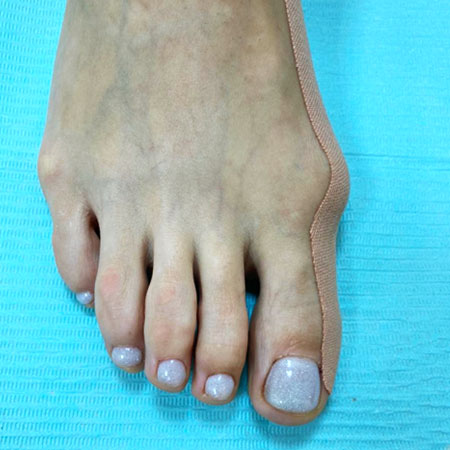
Тейп изменил угол отклонения большого пальца, в таком положении он не давит на соседний.
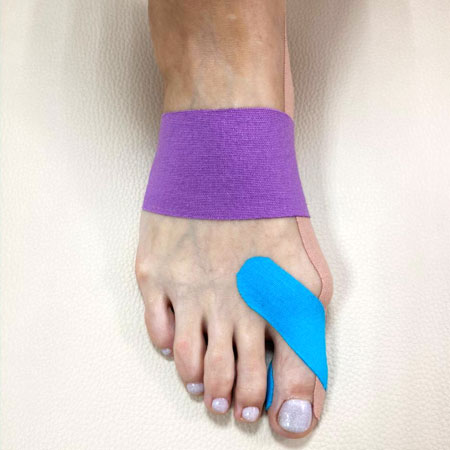
Наложение тейпов проводится в среднем 1 раз в 2 недели. В течение 2 недель тейп работает и позволяет жить обычной жизнью. С тейпами можно принимать душ, ходить в обычной обуви, спать и т.д. Продолжительность курса индвидивидуальна, зависит от стадии заболевания и темпов процесса реабилитации.
Преимущества кинезотейпирования:
- сохраняет естественную подвижность стопы
- удобно в ношении (тейпы тонкие, поэтому не требуется менять или подбирать обувь)
- снимает боль в суставе и припухлось
- тейпы не боятся воды, они сохраняют свои свойства при водных процедурах
- другие лечебные мероприятия становятся эффективнее
Цены на кинезиотейпирование (тейпирование)
| Услуги | Цены |
|---|---|
| Кинезиотейпирование первой категории сложности | 800 |
| Кинезиотейпирование второй категории сложности | 1000 |
| Кинезиотейпирование третьей категории сложности | 1200 |
| Кинезиотейпирование hallus valgus, 1 процедура | 800 |
Звоните нам прямо сейчас
+7 (812) 456-31-30
или оставьте заявку, мы вам перезвоним
Автор: Фидель Субботин, Академик АМТН, Профессор РАЕ, Doctor of science, honoris causa, кандидат медицинских наук.
- Мануальная диагностика и терапия переднего отдела стопы
- Функциональное тестирование длинного разгибателя большого пальца
- Исследование и мобилизация межфаланговых суставов
- Дорзоплантарное смещение
- Латеролатеральное смещение
- Функциональное тестирование длинного разгибателя большого пальца
- Дорзоплантарное смещение
- Латеролатеральное смещение
- Ротационные движения
- Терапевтическое тейпирование при вальгусной деформации большого пальца стопы (hallux valgus)
- Лечение халюс вальгус на примере реальных пациентов
Ссылка на это место страницы:
#1
Основной проблемой переднего отдела стопы является поперечное плоскостопие и его проявления: вальгусное отклонение I пальца стопы (hallux valgus), молоткообразные пальцы, метатарзалгия. Для оценки функционального состояния переднего отдела стопы индикаторной мышцей является длинный разгибатель большого пальца (m. extensor hallucis longus).
Ссылка на это место страницы:
#2
ИПП: лёжа на спине, стопа в нейтральном положении. Врач одной рукой сгибает II-V пальцы пациента и фиксирует их, чтобы исключить из теста содружественную работу длинного разгибателя пальцев стопы (m. extensor digitorum longus). Большим пальцем другой руки врач осуществляет давление на большой палец стопы пациента. Пациент пытается разогнуть большой палец стопы против сопротивления врача.
Функциональное тестирование длинного разгибателя большого пальца при Халюс Вальгус — исходное положение
Функциональное тестирование длинного разгибателя большого пальца при Халюс Вальгус
Тестирование проводится исходно, после мануальной коррекции 1-го плюснефалангового сустава стопы, а также после тейпирования для оценки результатов проведённого лечения.
Ссылка на это место страницы:
#3
При осмотре оценивают изменение формы суставов, положение пальцев (hallux valgus).
Исследование движений в межфаланговых суставах проводят в следующих направлениях:
- дорзоплантарное смещение;
- латеролатеральное смещение.
Ссылка на это место страницы:
#4
Исследование и мобилизация межфаланговых суставов. Дорзоплантарное смещение — исходное положение
ИПП: лёжа на спине, нижняя конечность лежит на поверхности кушетки. Врач стоит сбоку от кушетки. Между большим и указательным пальцами обеих рук захватывают головку проксимальной фаланги и основание дистальной фаланги как можно ближе к суставной щели. При одновременной тракции производят смещение дистальной фаланги относительно проксимальной в дорзальном и плантарном направлениях.
Исследование и мобилизация межфаланговых суставов — Дорзоплантарное смещение тест 1
Исследование и мобилизация межфаланговых суставов — Дорзоплантарное смещение тест 2
Ошибки при проведении исследования:
- неправильный захват фаланг не дорзоплантарно, а латеромедиально;
- пальцы исследующей и фиксирующей руки слишком далеко от суставной щели;
- недостаточная тракция в межфаланговом суставе;
- движение пальцами обеих рук одновременное, при этом теряется фиксация проксимальной фаланги;
- слишком сильный нажим пальцев на фаланги, что вызывает боль;
- пациент недостаточно расслабляет нижнюю конечность.
Ссылка на это место страницы:
#5
Исследование и мобилизация межфаланговых суставов. Латеролатеральное смещение — исходное положение
Положение пациента и врача как при предыдущем исследовании. Пальцы располагают с латеральной и медиальной сторон, как можно ближе к суставной щели. Пальцы, находящиеся на дистальной фаланге, проводят тракцию и одновременно смещают фалангу латеролатерально. Оценивают амплитуду движения, его ограничение и болезненность.
Исследование и мобилизация межфаланговых суставов — Латеролатеральное смещение тест 1
Исследование и мобилизация межфаланговых суставов — Латеролатеральное смещение тест 2
Ошибки при проведении исследования:
- неправильный захват фаланг не дорзоплантарно, а латеромедиально;
- пальцы исследующей и фиксирующей руки слишком далеко от суставной щели;
- недостаточная тракция в межфаланговом суставе;
- движение пальцами обеих рук одновременное, при этом теряется фиксация проксимальной фаланги;
- слишком сильный нажим пальцев на фаланги, что вызывает боль;
- пациент недостаточно расслабляет нижнюю конечность.
Ротацию в межфаланговых суставах нижней конечности не исследуют, поскольку суставные плоскости не предназначены для этого движения. Вращением можно обследовать плюснефаланговые суставы.
Мобилизацию в межфаланговых суставах производят одновременно с исследованием. При диагностике ограничения его устраняют повторяющимися движениями в направлении ограничения движения.
Ссылка на это место страницы:
#6
При осмотре оценивают изменение формы суставов, положение пальцев (hallux valgus).
Исследование движений в 1-м плюснефаланговом суставе проводят в следующих направлениях:
- дорзоплантарное смещение;
- латеролатеральное смещение;
- ротационные движения.
Ссылка на это место страницы:
#7
1-й плюснефаланговый сустав
ИПП: лёжа на спине, нижняя конечность лежит на поверхности кушетки. Врач стоит сбоку от кушетки. Между большим и указательным пальцами фиксируется головка плюсневой кости плотно у суставной щели. Большой палец исследующей руки располагают плантарно, а указательный – дорзально на основании проксимальной фаланги, также как можно ближе к суставной щели.
Дорзоплантарное смещение в 1-м плюснефаланговом суставе — 1
Дорзоплантарное смещение в 1-м плюснефаланговом суставе — 2
При одновременной тракции производят смещение проксимальной фаланги в плантарном и дорзальном направлениях относительно плюсневой кости. Оценивается амплитуда движения в обоих направлениях, болезненность.
Ошибки при проведении исследования:
- недостаточная фиксация;
- неправильное расположение пальцев: пальцы либо далеко от суставной щели, либо перекрывают её, что делает обследование невозможным;
- слишком сильный нажим пальцами, что вызывает боль у пациента.
Мобилизацию проводят повторяющимися движениями, как при исследовании.
Ссылка на это место страницы:
#8
Плюснефаланговые суставы
Положение пациента и врача как при предыдущем исследовании. Пальцы на головке плюсневой кости расположены дорзоплантарно. Пальцы на основании проксимальной фаланги максимально близко к суставной щели, латерально. Проводят тракцию проксимальной фаланги, одновременно смещая её латеролатерально. Оценивается амплитуда движения, ограничение.
Мобилизацию проводят в том же направлении однократно, без повторений.
Ошибки те же, что и в предыдущем исследовании.
Ссылка на это место страницы:
#9
Захват и фиксация костей остаются теми же. При тракции одновременно производят ротационное движение проксимальной фалангой.
Мобилизацию проводят в том же направлении однократно, без повторений.
Ссылка на это место страницы:
#10
При терапевтическогом тейпировании стопы, возможна комбинация методов кинезиотейпирования и стадинамического тейпирования, т.е. применение эластичных и жестких (или полужестких) тейпов, в зависимости от степени деформации большого пальца.
– замер первого отрезка тейпа, производится от кончика большого пальца до медиальной лодыжки. Если степень диформации большого пальца небольшая, тогда используется эластичный тейп шириной 2,5 сантиметра (его можно изготовить из обычного 5-ти сантиметрового тейпа). При выраженной деформации, или же для увеличения степени фиксации (например, при травме сустава), необходимо использовать полужесткий или жесткий тейп.
Статодинамическое тейпирование стопы при Халюс Вальгус (Hallux Valgus) — 1
– середину отрезка тейпа, необходимо завести за внутреннюю поверхность большого пальца и приклеить ниже уровня ногтевого ложа.
Статодинамическое тейпирование стопы при Халюс Вальгус (Hallux Valgus) — 2
– врач максимально отводит большой палец пациента, и приклеивает конца отрезка тейпа под основание большого пальца, и на верхнемедиальную поверхность I плюснефалангового сустава.
Статодинамическое тейпирование стопы при Халюс Вальгус (Hallux Valgus) — 3
Статодинамическое тейпирования стопы при Халюс Вальгус (Hallux Valgus) — 4
— замер второго отрезка кинезиотейпа производят от межфалангового сустава 1-го пальца, до середины внутренней поверхности пятки.
Статодинамическое тейпирование стопы при Халюс Вальгус (Hallux Valgus) — 5
— максимально отвести большой палец и наклеить второй якорь на внутреннюю поверхность пятки, тщательно притереть по медиальному краю стопы.
Статодинамическое тейпирование стопы при Халюс Вальгус (Hallux Valgus) — 6
Ошибки при тейпировании вальгусной деформации большого пальца стопы:
- Наклеивание тейпа на ногтевое ложе I пальца стопы. В этом случае возможны мацерация и нагноение околоногтевого валика.
- Искусственно созданное натяжение эластичного тейпа. Натяжение тейпа должно создаваться только анатомическими особенностями стопы.
- Натяжение полужёсткого или жёсткого тейпа при их использовании. В этом случае будет нарушено кровообращение большого пальца стопы.
Ссылка на это место страницы:
#11
{name|Коллега}, если Вы хотите научиться работать с голеностопным суставом и стопой, то рекомендую Вам курс Артро-Динамика 2.0
Годовая программа повышения квалификации специалиста, состоящая из 6 модулей, посвященных терапии определенных суставных заболеваний и болевых синдромов с помощью комплексного подхода к диагностике и лечению
Лечение вальгусной деформации большого пальца стопы физиопроцедурами
От правильного выполнения процедуры зависит скорость выздоровления больного, эффективность лечения в целом. Необходимо соблюдать следующие пункты инструкции:
- Приготовьте две полоски по 20 см.
- Одна лента крепиться на ногтевую пластинку первого пальца.
- Потом тейп необходимо обвести между первым, вторым пальцами. Охватывают область под большим пальцем. Ленту ведут по наружному краю нароста, тыльной стороне стопы.
- Приклеивается к наружной стороне голеностопа.
- Вторая лента накладывается на больную косточку. Она охватывает внутреннюю область ступни, лодыжки.
Существует еще один способ наложение тейпов. Подходит для лечения подошвенного фасциита, варусной, плосковальгусной деформации. Методика проводится по схеме:
- Провести депиляцию ноги, если наблюдается густой волосяной покров.
- Кожу обработать антисептическими препаратами.
- После манипуляции выбрать два тейпа Y — образной формы.
- Специалист накладывает эластичную ленту вокруг фаланги первого пальца. Растягивает изделие на внутреннюю поверхность голеностопа. Дополнительно охватывает подошву. Первый тейп наложен.
- Вторая лента накладывается поверх первой. Фиксировать второй тейп нужно начинать с неразделенной части. Получившиеся раздвоенные концы должны охватить голеностоп.
- Для обеспечения максимальной фиксации наложенные ленты приглаживают ладонями.
- Специалисты рекомендуют закручивать концы лент. Благодаря простым действиям они прослужат дольше.
Вальгусная деформация или установка?
Если родители замечают, что у ребенка ножки в положении стоя напоминают букву X, то они сразу идут в интернет и после просмотра нескольких сайтов выбирают диагноз – вальгусная деформация. Всегда ли это так на самом деле? Нет, не всегда. Более того, очень редко.
Дело в том, что в медицине есть два понятия: вальгусная деформация и вальгусная установка или постановка стоп. Второй вариант еще называют установочный или постановочный вальгус. В чем отличия?
Вальгусная деформация – это патология, которая затрагивает кости, суставы, крупные сухожилия, своды стопы. Она требует коррекции и комплексного лечения.
Вальгусная установка – это физиологическое явление, обусловленное слабостью мышц и связок, которые пока не могут удерживать кости в правильном положении. У большинства детей в возрасте до 4 лет есть более или менее выраженная вальгусная установка. Но это не болезнь, это особенности физиологии. С возрастом по мере развития и укрепления мышц, связок, повышения прочности костей за счет изменения минерального состава часто они проходят сами по себе. Вальгусная установка стоп довольно редко приводит к формированию вальгусной деформации. Это может случиться на фоне инфекций, заболеваний, ослабления организма. Чтобы этого не произошло, нужны профилактические меры, которые будут направлены на укрепление мышечной ткани, улучшение трофики связочной и костной системы.
Чтобы разобраться, что у вашего ребенка вальгусная установка или деформация, нужно оценивать положение стоп не только в нагрузке, а именно в положении стоя, но и в состоянии покоя или в положении лежа. При деформации изменения будут видны и в нагрузке, и в покое. При установке в состоянии покоя ноги будут практически ровными, а X-образную форму будут приобретать только в положении стоя. На практике у детей чаще встречается вальгусная установка, а не деформация.
Проверить, что именно у вашего ребенка, довольно просто. В положении лежа сведите выпрямленные ноги малыша вместе, так чтобы в области коленей они прижимались друг другу. Если при этом пяточки и лодыжки касаются, то речь идет о вальгусной установке ног. Если расстояние между лодыжками будет минимум 4 – 5 см, то это деформация. Еще одним показателем является положение ахиллова сухожилия. Если в состоянии покоя в положении лежа оно прямое, то деформации, скорее всего, нет. А если оно имеет форму дуги, то можно заподозрить вальгусную деформацию. В любом случае для уточнения диагноза будет необходима консультация врача ортопеда или травматолога-ортопеда.
Пошаговая инструкция по наложению тейпа
Подготовка к процедуре включает тщательное мытье ног и сбривание волос, если это необходимо. Кожу стоп нужно обработать антисептиком (например, Стериллиумом) и подготовить тейп-рулон. Далее последовательность действий будет такой:
Рекомендуем прочитать:Вальгусная деформация большого пальца
- Отрезать от рулона 2 тейпа необходимой длины, в каждом сделать надрез посередине и вдоль, придав ленте вид буквы Y.
- Края тейпа обязательно закруглить, чтобы не было отклеивания.
- Первую полоску Y-образной выемкой приклеить вокруг основания большого пальца, оставшуюся часть наложить на область нижнего края голеностопного сустава и окружность пятки.
- Вторую полоску зафиксировать вдоль подъема стопы на уже приклеенном тейпе, а разделенный надрезом край расположить поперек сустава большого пальца и прикрепить к внешней части лодыжки.
- В заключение приклеенные тейпы проглаживаются пальцами для лучшего закрепления на коже.
Во время приклеивания нужно аккуратно отделять бумажную основу, и стараться не прикасаться к клейкой части кинезиотейпов. Проводить процедуру следует не позднее, чем за час до любых физических нагрузок. Если все сделать правильно, то двигательная активность конечности сохраняется в полном объеме, и отсутствуют препятствия для доступа воздуха.
Тейпы не боятся намокания, и человек может спокойно принимать душ или плавать в бассейне. Чтобы терапевтический эффект был максимальным, рекомендуется носить фиксатор в течение двух недель. Если курс лечения составляет больше недели, то тейпы необходимо заменять новыми.

Кинезиотейпы выпускаются разных цветов, что способствует дополнительному физиологическому воздействию на человека
Для удаления тейпа по окончании лечения необходимо его хорошо увлажнить. Проще всего снять пластырь с кожи после принятия горячей ванны или душа – одним резким движением по направлению роста волос. Это предотвратит раздражение и покраснение.
Кинезиотейпирование стопы
Кинезиотейпирование стопы — новая методика лечения и профилактики деформации стоп. Тейпирование используется при плоскостопии, ушибах, вальгусной деформации, отеках и других патологиях.
Применение тейпа в качестве ортопедического средства позволяет добиться существенного улучшения у детей и взрослых.
Тканевая лента, которая клеится на стопу, оказывает воздействие на связки, мышцы, фасциальные образования, кожу и подкожную клетчатку.
Нанесение аппликаций позволяет добиться следующих результатов:
- Уменьшение отечности нижних конечностей;
- Ускоренное восстановление суставов после травм;
- Подавление болевого синдрома;
- Обеспечение поддержки плантарной связки;
- Укрепление связок и мышц стопы;
- Профилактика плоскостопия и пяточной шпоры.
Также тейпы применяются в спортивной медицине для профилактики и лечения травм, связанных с интенсивной физической нагрузкой. Однако кинезиотейпирование работает только при соблюдении правильной техники приклеивания тейпов. В этой статье вы узнаете, как клеить ленту, как наложить тейп на стопу.
Показания к тейпированию
- Артроз стопы;
- Плоскостопие;
- Вальгусная деформация стопы;
- Плантарный фасциит;
- Ушибы;
- Реабилитация (при поперечном переломе, разрывах связок);
- Отек стопы.
Какие тейпы подходят?
Для тейпирования стопы применяются Y-образные и I-образные ленты. В большинстве случаев во время нанесения аппликации применяются стандартные ленты, состоящие из хлопковой ткани и гипоаллергенного акрилового клея.
Такие тейпы обладают хорошей эластичностью, они пропускают влагу и воздух, а также крепко держатся в месте нанесения.
В особых случаях могут применяться нестандартные тейпы (ленты из синтетических материалов, ленты с усиленным клеем).
Методика и техника наклеивания тейпов
При плоскостопии зачастую применяется Y-образная лента, которая накладывается поверх задней части стопы для обеспечения поддержки пятки. Существует альтернативная техника наклеивания без применения Y-образной ленты. Чтобы наклеить тейп I-образной формы, необходимо отрезать полоску ткани длиной 15-20 см и наклеить ее на переднюю часть стопы, отступив 2 см от мизинца.
Тейпирование при вальгусной деформации стопы осуществляется двумя широкими лентами. Первый тейп (лента желтого цвета на изображении) накладывается на стопу и заднюю часть голени — до основания икроножной мышцы.
Второй тейп (лента синего цвета на изображении) накладывается для боковой поддержки стопы. Ленту необходимо клеить перпендикулярно первой полоске ткани, в области пятки.
Тейпирование при плосковальгусной стопе осуществляется несколькими поддерживающими лентами на пятке, середине и основании стопы.
Техника наложения тейпа на стопу при ушибе стоп у детей и взрослых зависит от характера травмы. Если ушиб пришелся на ахилл, кинезиотейпирование осуществляется на заднюю поверхность голени и ахилл, как показано на изображении.
Несколько правил правильного нанесения аппликаций:
- Готовую аппликацию необходимо растереть, чтобы обеспечить более плотный контакт ткани с кожей.
- Якоря тейпа необходимо накладывать без излишнего натяжения — натягивается только центральная часть ленты.
- Клейкую часть ленты необходимо прикладывать только к чистой коже;
- Чтобы клей в неиспользованном тейпе высыхал медненнее, концы ленты необходимо закруглить.
Тейпирование стопы при плоскостопии
Специальная техника накладывания снижает чрезмерное натяжение плантарной связки. Именно избыточное натяжение вызывает появление продольного уплощения стопы и плантарного фасциита (кальцификация в месте крепления связки).
Тейпирование стопы при плоскостопии частично купирует симптомы заболевания, предотвращает появление плантарного фасциита, снижает нагрузку на опорно-двигательный аппарат.
Тейпирование стопы у детей до начала пубертатного периода позволяет добиться ортопедического эффекта.
Тейпирование стопы при растяжении
Лишний вес, излишняя физическая нагрузка и недостаток нутриентов приводят к повышенному риску получения растяжений. Эта проблема особенно актуальна для спортсменов, испытывающих запредельную нагрузку на мышечный и связочный аппарат нижних конечностей.
Мышцы, связки и суставы подвергаются большому количеству микротравм. Со временем негативный эффект от повреждений аккумулируется и приводит к появлению хронических воспалений. Кинезио тейп при растяжении связок позволяет зафиксировать стопу, приводит к улучшенному кровообращению и лимфотоку.
Эти факторы влияют на регенерацию тканей, ускоряя период реабилитации.
Виды тейпирования
Тейпирование колена осуществляется разными методами, в зависимости от самой проблемы, а также от степени ее тяжести. Совершенно недавно методику наложения лент использовали крайне редко. Но, с момента, когда была доказана значительная эффективность, активно применяется функциональное тейпирование при различных травмах колена. Применяют такие виды воздействия:
Лечебный метод. Ленты накладываются на больную конечность, чтобы снизить уровень нагрузки, таким образом, улучшить положение и снизить вероятность повторного травматизма. Наложение кинезио должно быть выполнено по определенной схеме, это сведет к минимуму возможность ухудшения ситуации и дальнейшего развития заболевания. Кроме того, что тейп обездвиживает коленный сустав, он еще и восстанавливает нормальную работу кровеносной системы, что облегчает процесс реабилитации после медикаментозного лечения;
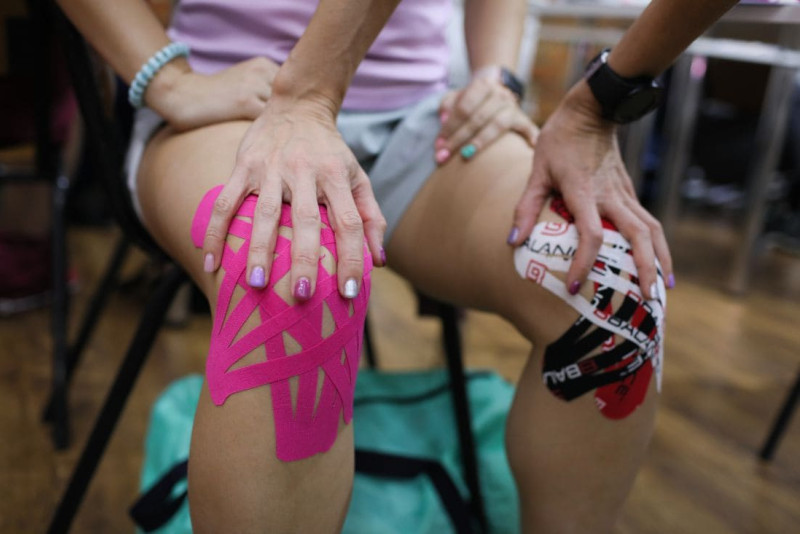
- Функциональный метод. Применяется функциональная методика для того, чтобы разгрузить мышечный аппарат, так провоцируется предупреждение возникновения травм. Наложение кинезиотаким способом используется спортсменами, чтобы предотвратить разрушение тканей сустава;
- Реабилитационный метод. Тут тейпы накладываются так, чтобы обеспечить своеобразную корректировку работы коленного сустава. Такая фиксация рекомендуется после проведения лечения на суставе и в качестве основы профилактики растяжения связок после длительного постельного режима.
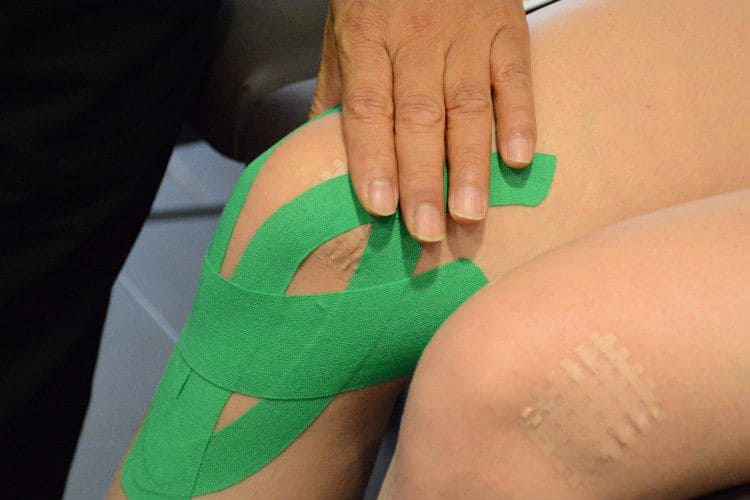
Кинезиотейпы при плоскостопии
В стопе присутствует продольный и поперечный свод, благодаря чему стопа выполняет амортизирующие функции.
Это обеспечивает естественность движений.
Плоскостопие представляет собой сглаживание этих сводов.
При этом становится нарушенной не только сама анатомия стопы, но также страдает и её опорная функция.
Это может грозить в дальнейшем появлением болезненности во время ходьбы или появлением иных патологических нарушений опорно-двигательного аппарата.
Подобная патология может развиться как у детей, так и у взрослых. Однако чаще всего она встречается у малышей. Обычно её диагностируют при медицинском осмотре врача ортопеда, перед тем как поступать в дошкольное учреждение или просто при профилактическом осмотре.

На данный момент имеется множество разных способов борьбы с недугом. Одним из них является кинезиотейпирование. Это современный и достаточно эффективный способ для лечения патологии.
Показания к применению
Зафиксировав кинезио тейп на больном участке тела (а именно стопе, в данном случае), можно добиться перераспределения нагрузки на отдельные группы мышц. При этом терапевтическое действие сохраняется как при обычных движениях, так и во время тренировок.
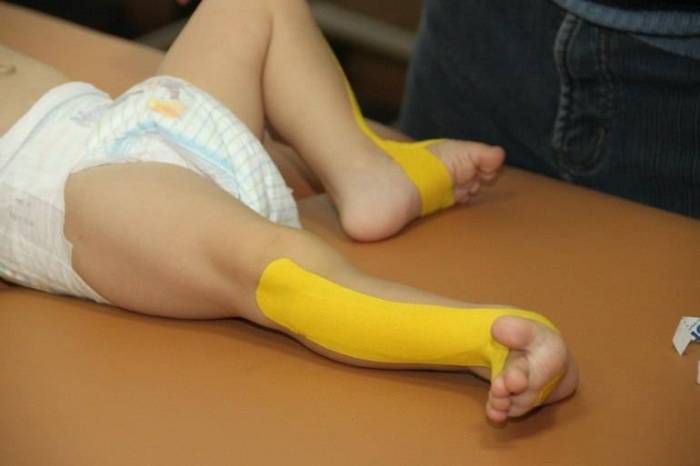
В ортопедии этот метод относительно нов и только начинает набирать обороты.
Ленту применяют при следующих видах плоскостопия:
- продольное и поперечное
- врождённое и приобретённое;
- статистическое и динамическое.
Это обусловлено определёнными особенностями организма человека в зависимости от разных возрастных групп.
https://youtube.com/watch?v=RalJuUfdkok
Методы аппликаций
Методик кинезиотейпирования разработано большое количество. Они различаются по характеру поражения стопы и месту.
Выделяют следующие:
- Тейпирование при вальгусном поражении первого пальца. Терапия основана на фиксации большого пальца в необходимом правильном положении. Для этого берётся две полоски тейпа, которые в длину должны составлять примерно 20 сантиметров. Одну из них прикладывают прямо к ногтю большого пальца, затем она проходит по выпирающей косточке с натяжением не более 50%. Вторая полоса должна проходить по внутренней стороне пальца и далее переходить на область стопы.
- При фасците тейп накладывают Y-образного типа по длине всей стопы. Начинают с области пятки и заканчивают у основания пальцев с 25% натяжением ленты на стопе.
- При плоскостопии у взрослых и детей используют аппликацию из трёх кинезио тейпов. Две полосы накладывают, как и в предыдущем варианте, и ещё один тейп накладывают поперёк.
- Использование кинезиологического тейпирования при вальгусной деформации маленьких пациентов требует особых лечебных навыков и хорошего знания в области анатомии, ввиду этого подобную процедуру лучше доверить проводить высококвалифицированным специалистам — детским ортопедам.
Тейпы следует наносить только на чистую и сухую поверхность кожи. Предварительно её следует обработать спиртовым раствором. После того как полосы будут наложены, их необходимо активировать при помощи растирания до повышения температуры. После наложения тейпов можно принимать душ, ванну, посещать бассейн, однако, не следует их сильно тереть мочалкой или полотенцем.
Преимущества терапии
Как правило, лечение патологий стоп занимает много времени и требует соблюдения целого комплекса определённых мероприятий. При терапии обычно взрослый человек не нуждается в дополнительной мотивации. А вот маленьких пациентов бывает довольно тяжело заставить выполнять определённые упражнения довольно длительный период времени. У кинезиотейпов в этом плане подобных недостатков нет.
Использование этих лент имеет целый ряд преимуществ, таких как:
- отсутствует необходимость носить ортопедическую обувь или специальные стельки;
- риск вмешательства хирургического типа значительно сокращается (для взрослых пациентов);
- лечебная гимнастика становится эффективнее;
- нагрузки на стопу переносятся легче.
То есть, накладывать их должен квалифицированный специалист. При решении самостоятельного наложения лучше предварительно проконсультироваться со специалистом и ознакомиться с инструкциями.

После операции
Дозированная нагрузка на ногу возможна уже со следующего дня после операции. Несмотря на это, в первые две недели послеоперационного периода рекомендуется использовать дополнительную опору для передвижения (трость) для лучшего и скорейшего заживления послеоперационной раны. Полное восстановление опорной функции нижней конечности происходит к 4-6 недели после операции.
Рекомендации по профилактике Hallux Valgus от наших докторов
Существуют определённые профилактические меры, принимая которые можно избежать или остановить прогрессирование возникновения «шишки на стопе».
- 1. Питайтесь правильно. Исключите из меню острые и солёные блюда, ограничьте употребление углеводов и сахара. Добавьте в рацион овощи и фрукты. Следите за весом, ведь как мы уже писали ранее, лишние килограммы усиливают нагрузку на стопы и провоцируют деформацию.
- 2. Делайте гимнастику для стоп. Выделите 5-10 минут на выполнение простейших упражнений. Основным условием гимнастики является ее регулярность. При ежедневных упражнениях укрепляются мышцы и связки стопы:
- — разбросайте по полу мелкие предметы и собирайте их пальцами (ручки, карандаши, ластик, лист бумаги);
- — ходите на носочках и пятках;
- — рисуйте пальцами в воздухе или на песке (полу) всё что душа пожелает;
- — раздвигайте пальцы, таким образом, чтобы они не соприкасались. Держите в таком положении не менее минуты;
- — перекатывайте ступней бутылку с водой.
- 3. Массаж стоп. Массаж стопы возможно делать самостоятельно в домашних условиях. Выполняйте основные правила:
- — Руки должны быть тёплыми и сухими.
- — Массаж проводить 2 раза в день: утром и вечером.
- — Выполните растирание ступни и пальцев. Используйте постукивающие и поглаживающие движения, делая акцент на внутреннюю поверхность подошвы.
- — Пальцы следует массировать от кончиков по направлению к стопе.
- — Закончите массаж сгибанием и разгибанием пальцев ног.
- 4. Ванночки для стоп. После тяжёлого дня тёплые ванны для ног прекрасно расслабляют и успокаивают. Добавьте травы, соль или соду. После окончания процедуры промойте ступни прохладной водой и аккуратно разотрите подошвы мягким полотенцем.
- 5.Носите правильную обувь. Модницам необходимо минимизировать носку туфель на высоком каблуке с узким носом. Повседневная обувь должна быть с устойчивым каблуком – не выше 4 -5 см, с округлым мысом, с мягкой и гнущейся подошвой.
- 6. Подберите ортопедические стельки. Ортопедические стельки показаны всем людям и носить их можно в любом возрасте. Стельки разгружают пальцы, перераспределяя давление по стопе. Правильно подобранные стельки — это стельки которые сделаны на специальном аппарате по вашей стопе.
- 7. Используйте ортезы. Ортезы — это специальные межпальцевые вставки-разделители, которые располагаются между большим и вторым пальцами. Так же существуют вкладыши-подушечки разных видов, защищающие стопы от натоптышей. Вы можете приобрести их и получить консультацию в любом ортопедическом салоне в Санкт-Петербурге.
- 8. Давайте ногам отдохнуть. Если работа требует постоянного нахождения в положении «стоя», необходимо через определенные промежутки времени устраивать ногам разминку (опускать и поднимать пальцы ног, «распускать пальцы веером» и т.д.).
.
Применение
Тейпирование чаще всего используется именно при вальгусной деформации, которая обычно сопровождается рядом других недугов: плоскостопие и ущемление нерва большого пальца.
Советуем почитать: гимнастика при вальгусной деформации
При вальгусной деформации
Перед тем, как приступить к самой процедуре, необходимо провести некоторые приготовления:
- Необходимо тщательно помыть стопу и все участки, на которых будет проводиться тейпирование;
- Если существует волосяной покров в месте накладывания тейпа, необходимо его сбрить;
- Подготовленную поверхность следует обработать при помощи стериллиума.
Когда стопа готова, можно приступать к тейпированию большого пальца:
- Берут специальный пластырь (тейп) и отклеивают нижний слой;
- Проводится наклеивание тейпа, при котором захватывается область края стопы и внутренняя часть. При этом большой палец немного отгибается и принимает правильное положение;
- Следующий пластырь служит для закрепления всей конструкции и накладывается на тыльную сторону стопы. Нельзя жестко закреплять верхний тейп, это может причинить массу дискомфорта.
- Пластыри растирают, после чего они начинают выполнять лечебные функции.
Также существует еще одна техника тейпирования большого пальца:
- Середина стопы плотно обматывается специальным пластырем;
- По диагонали от внешней стороны закрепленного пластыря крепится еще один и проводится к большому пальцу с неоднократным обматыванием, как бы фиксируя его в правильном положении;
- Следующим шагом будет крепление третьего тейпа на внутреннюю поверхность – от таранной кости к большому пальцу, выполняя роль дополнительного фиксатора;
- Далее выполняется растирание пластырей для дополнительного эффекта.
При плоскостопии
Детское плоскостопие можно корректировать при помощи кинезиологического тейпа. В данном случае пластырь будет иметь немного другой вид, напоминая букву Y. Процедура коррекции начинается с очищения поверхности (стопу необходимо тщательно помыть). Следующим шагом является наклеивание специального Y – образного тейпа, начиная с пяточной части стопы, отводя концы пластыря к большому пальцу и мизинцу.
При воспалении и ущемлении нерва
Процедура очень похоже на тейпирование при вальгусной деформации. Перед проведением осуществляются такие же процедуры (очищение, избавление от волос). Наиболее применяемая техника подразумевает закрепление полосы, шириной 50 мм по центру тыльной части стопы. От данного пластыря проводятся полосы к большому пальцу, для снятия нагрузки, принятия пальцем правильного положения и снижения давления на нервные окончания.

Тейпирование косточки большого пальца стопы от RockTape
Методика кинезиотейпирования стоп ребенку
Основная задача кинезиотейпирования ступни при коррекции вальгусной деформации – приведение горизонтального свода в правильное положение. Тейп, накладываемый ребенку, не должен ограничивать движение, а делать его более безопасным.
Методика крепления лечебных лент:
- Перед наложением все действия четко отлаживаются.
- Врач проводит примерку для определения ширины и длины, необходимой для конкретного пациента. Для правильного попадания по линиям специалист может указывать направление и место крепления маркером или карандашом. Значительно снижает риск неудачного приклеивания тейпа.
- На район подъема стоп накладывается кусок ленты 2-3 см. Кончик направляется наружу. В этом месте крепится без натяжения.
- Центральную часть ленты растягивают на 25-30 см, оборачивают вокруг стопы, направляя к внутреннему своду. В конечном итоге, тейп образует цифру 8. Создается имитация эластичного бинта.
- Оставшаяся третья часть ленты накладывается на голень без растяжения. Нельзя тянуть, будет создаваться сильное давление на нижнюю ось конечности, возможна травма.
Желаемый результат можно достичь только при тейпировании стопы квалифицированным специалистом. Наложение с нарушением способно привести к осложнениям, спровоцировать прогрессирование болезни, нога примет неправильное положение и плосковальгусный вариант деформации перейдет в тяжелую стадию.
После наложения ленты ребенок не должен испытывать боль или неудобство. Маленький пациент должен продолжать познавать мир без внимания на лечебную повязку. Если она прикреплена верно, связки и мышцы принимают правильное положение без каких-либо ограничений, лекарственных препаратов.
Кинезиотейпирование при вальгусе разрешается маленьким детям, начиная с 6-месячного возраста. Позволяет вовремя предупреждать тяжелые формы деформации, останавливать искривление в области коленных суставов.
Стопа не должна краснеть, чесаться. Если происходит, обязательно обратитесь к врачу. Существует риск развития аллергической реакции, требуется замена ленты.
https://youtube.com/watch?v=pbLfuEeLgJM
Когда стоит обратиться к врачу?
Главный симптом — боль в стопе после статической нагрузки или длительной ходьбы. Она может сочетаться с дискомфортом в икроножных мышцах. В тяжёлой степени тяжести боль становится постоянной.Стоит обратиться на консультацию, если вы обнаружили следующие проявления:
- увеличение “косточки”,
- болезненность и покраснение;
- деформация пальцев ноги;
- боль в суставах стопы;
- ощущение усталости после небольших нагрузок;
- сложности с подбором обуви.
Как проводится диагностика вальгусной деформации стопы Наш ведущий травматолог-ортопед Акулаев Антон Андреевич может уже на первом приёме определить комплекс типичных нарушений, поставить клинический диагноз и назначить дополнительные обследования для его подтверждения. Дополнительные методы, которые позволяют провести дифференциальную диагностику и уточнить диагноз:
- плантография;
- рентгенография;
- подометрия.
Можно ли вылечить данную патологию?
Да, можно. Всё зависит от тяжести заболевания. На начальных этапах деформации лечение необходимо начинать с консервативных методов.
Консервативная терапия включает в себя:
- ношение удобной обуви,
- ортопедические стельки,
- использование корригирующих бандажей на большой палец,
- физиотерапия,
- массаж.
Оперативное вмешательство необходимо, если консервативные меры оказались неэффективными, а также присутствует выраженный болевой синдром. Целью операции является устранение боли и создания функциональной стопы. «Красивые ножки» при этом становятся лишь приятным дополнением. Решать вопрос об оперативном лечении следует лишь в том случае, если все проводимые консервативные мероприятия окажутся неэффективными, особенно если речь идет о пациентах пожилого возраста.
Оперативное лечение вальгусной деформации
Рекомендовано в том случае, если консервативные меры оказываются неэффективными, а также присутствует выраженный болевой синдром. Наличие только косметического дефекта не является показанием к хирургическому вмешательству. Целью операции является устранение боли и создания функциональной стопы. «Красивые ножки» при этом становятся лишь приятным дополнением. Лечение hallux valgus (вальгусной деформации первого пальца стопы, «косточки» на ноге). При незначительной деформации движения в плюсне-фаланговом суставе в полном объеме, безболезненны. На этой стадии заболевания улучшению способствует смена обуви на более удобную, использование ортопедических стелек. Хирургическое лечение показано лишь при наличии болевого синдрома.
Простое удаление «косточки» при оперативном лечении, как правило, не достаточно. Необходимо выполнение корригирующей остеотомии плюсневой кости как при средней и тяжелой степени выраженности деформации.
Коррекция деформации осуществляется за счет резекции выступающей костной ткани, а также коррекции угла между плюсневыми костями путем позиционирования первой плюсневой кости. Результат операции заключается в восстановлении функции сустава. Для лечения «косточки» стопы в Клинике высоких медицинских технологий им. Н. И. Пирогова используется малотравматичный метод. Хирургическая манипуляция затрагивает, в основном, мягкие ткани и выполняется на сухожилиях. Это сокращает период восстановления после операции. Для коррекции хирургическим путем достаточно двух разрезов: один на внутренней поверхности стопы, а другой — в промежутке между пальцами. Для обезболивания применяется анестезия, тип которой определяет анестезиолог, учитывая общее состояние пациента и сопутствующие заболевания.
Подготовка к операции
Пациент проходит общую подготовку: проходит консультацию различных специалистов, санацию и устранение возможных противопоказаний.
Противопоказаниями к операции являются:
- воспалительные и инфекционные процессы кожи и мягких тканей стопы;
- патология сосудистой системы нижних конечностей;
- нарушения системы свертываемости крови;
- декомпенсация систем организма и выраженное нарушение их функций.
Врач контролирует общие анализы и показатели жизнедеятельности, которые определяют готовность пациента к оперативному лечению. После операции пациенту накладывается эластичная тугая повязка, которая ограничивает движения. Постепенно разрабатывается программа реабилитации, во время которой восполняется объем движения и пациент возвращается к привычной активности. Лечащий врач рекомендует, в какой период можно вновь выполнять нагрузки на ногу. Также, рекомендуется ношение специальной обуви и супинаторов.
Основные показания и противопоказания. Как проводится тейпирование для лечения детей?
Основными показаниями к использованию специальных пластырей у маленьких пациентов являются:
- Нарушения осанки
- Травмы различных типов
- Вальгус/варус стоп
- Нарушения в работе опорно-двигательного аппарата
- Остеохондроз
- Выработка правильных стереотипов движений
- Отеки сосудистого генеза
- Лимфостаз
- Келоидные рубцы
- Острое нарушение мозгового кровообращения
Кинезиотейпирование в педиатрии применяется сегодня с первых месяцев жизни ребенка. Начинать пользоваться специальными пластырями можно тогда, когда малышу исполнится 6 месяцев. Некоторые врачи работают даже с новорожденными.
Важно! Каждый случай рассматривается индивидуально. Решение о таком лечении или реабилитации всегда принимает врач. Клеить тейпы в домашних условиях не рекомендуется
Даже подробные инструкции (в том числе видео) не дадут вам полного представления о техниках наложения пластырей. Без специальных знаний и навыков вы можете нанести вред здоровью ребенка. Настоятельно рекомендуем обращаться в клинику
Клеить тейпы в домашних условиях не рекомендуется. Даже подробные инструкции (в том числе видео) не дадут вам полного представления о техниках наложения пластырей. Без специальных знаний и навыков вы можете нанести вред здоровью ребенка. Настоятельно рекомендуем обращаться в клинику.
Кинезиотейпирование детей не проводится при:
- Аллергической реакции на материал, из которого изготовлены пластыри и индивидуальной непереносимости их компонентов
- Легко травмируемой или плохо заживающей коже
- Онкологических патологиях
Тейпы не накладываются на очаги гнойно-воспалительных процессов и открытые раны, а также на области флеботромбозов.
Существует 3 метода использования кинезио-тейпов для детей:
- Лимфатический . Данный метод используется для увеличения пространства под кожей с целью улучшения циркуляции крови, снижения болевого синдрома и уменьшения воспалительного процесса
- Функциональный . Этот метод используется для улучшения работы мышц. Кинезио-тейп способен как привести мышцы в тонус, так и расслабить. При необходимости с помощью тейпов ограничивается амплитуда движений
- Укрепляющий . Основной задачей такой методики является укрепление связочного аппарата после оперативных вмешательств или травм
